L’agence et la mammo contre le cancer !
Le cancer du sein est le premier cancer qui touche les calédoniennes, de la même manière qu’en France métropolitaine. En 2012, ce cancer représentait 35,6 % des cancers. En 2013, il est toujours en pôle position, avec une légère baisse toutefois, à 30,5 % 1.
L’Agence Sanitaire et Social (ASS) de Nouvelle-Calédonie organise donc régulièrement un dépistage organisé du cancer du sein par mammographie de toutes les femmes âgées de 50 à 74 ans. Une invitation est envoyée tous les deux ans à ces femmes pour faire gratuitement une mammographie, avec l’objectif bien sûr de « réduire la mortalité par cancer du sein », selon le site officiel de l’agence.
L’agence suit bien entendu les recommandations nationales, notamment celle de l’Institut National du Cancer (INCa), dans un contexte de polémique et de questionnement intense sur l’intérêt et les bénéfices de ce dépistage organisé…
La mammographie : un mauvais outil de dépistage ?
Je l’écrivais dans un précédent billet : l’utilisation généralisée de la mammographie pour dépister et traiter d’éventuels nodules ou tumeurs malignes est loin de faire l’unanimité.
Un cortège de publications scientifiques très récentes, indépendantes et sérieuses, avec notamment les fameuses synthèses et recommandations de la Cochrane Library, invitent à beaucoup de prudence. Pourquoi ?
- Les bénéfices du dépistage organisé par mammographie réduirait la mortalité de 15 %;
- Le dépistage permettrait essentiellement de détecter et traiter de petites lésions, qui peuvent se résorber naturellement ou qui n’évolueraient pas en cancer;
- Ce dépistage pourrait entraîner près de 31 % de surdiagnostic et de surtraitement, impliquant des biopsies et des traitements lourds (mastectomies, radiothérapie, chimiothérapie) sur des femmes NON malades ou qui ne l’auraient pas été;
- La mammographie peut entraîner dans 1 à 20 des cas sur 100.000 femmes dépistées pour le cancer du sein… un cancer du sein, dit « radio-induit » ;
- Sur 1000 femmes dépistées pendant 20 ans avec une mammographie biennale, seulement 4 femmes auront effectivement la vie sauvée.
Ces faits sont soutenus par de nombreuses publications scientifiques présentées ici.
Mais 15 % de mortalité en moins, c’est bien non ?
Si l’objectif affiché par l’agence sanitaire de Nouvelle-Calédonie est de réduire la mortalité par cancer du sein avec le dépistage… alors on peut dire que la mission est réussi.
15 %. C’est le chiffre le plus fiable à priori sur le bénéfice de la mammographie de dépistage. 15 %, c’est un risque relatif.
Mais qu’est-ce que ça veut dire ? Ca veut simplement dire qu’une femme qui se fait dépister tous les deux ans aura 15 % de risques en MOINS de mourir d’un cancer du sein qu’une femme qui ne se fait pas dépister.
Pour bien saisir cette notion, il faut l’intégrer au risque ABSOLU de mourir d’un cancer du sein. Ce chiffre est de 4,2 % environ pour les femmes (en 2013) 2.
Donc attention, voici pour vous mesdames qui vous faites dépister régulièrement votre risque ABSOLU de mourir d’un cancer du sein : 3,57 % (soit une baisse de 0,63%)
D’un seul coup, ça devient moins impressionnant. Et il y a de quoi, car le risque absolu n’est jamais présenté. Le risque relatif, qui est plus élevé et donc plus percutant, est préféré à l’autre, et on comprend bien pourquoi.
Maintenant que vous avez compris, même si ce risque relatif était 50 % plus faible, ce qui paraît énorme, le risque absolu serait de 2 %. Et ça reste vraiment faible.
Mais alors, on se demande… pourquoi nos autorités de santé réalisent-elles toujours des programmes très coûteux de mammographie de dépistage ? Et point important, est-ce que nos autorités informent correctement et loyalement les femmes sujettes au dépistage ?
L’Agence défend « à sa façon » le dépistage organisé
Sur son site officiel, l’agence part du postulat que plus ce cancer est dépisté tôt, « plus son traitement est simple et les chances de guérisons meilleures ». Rajoutant que cette mammographie est une « radiographie des seins qui sert à dépister de toutes petites anomalies ».
L’Agence insiste. Elle balance deux « punch line » de la mort :
« Savez-vous qu’un cancer du sein peut se développer sans qu’aucun signe ne soit encore visible ? »
« Plus un cancer est dépisté tôt, plus son traitement est simple. »
Mais est-ce si vrai que ça pour le cancer du sein ? Détecter de petites lésions permet-il de mieux soigner le cancer, et de faire baisser la mortalité ? Pas sûr.
Des chercheurs se sont justement la question. Dans une publication intitulée « Taille des tumeurs du cancer du sein, surdiagnostic, et efficacité de la mammographie de dépistage » et publiée cette année dans une revue de médecine prestigieuse (The New England Journal of Medicine) 3.
Et les chercheurs ne sont pas tendre avec la mammographie de dépistage et l’intérêt de détecter plus de petites lésions, comme l’affiche l’ASS-NC.
L’intérêt tout relatif de détecter de petites lésions
Pour comprendre, les auteurs de l’étude indiquent que la taille des tumeurs a historiquement guidé les pronostics, alors « qu’il devient de plus en plus clair que les caractéristiques biologiques des tumeurs sont plus pertinentes pour le pronostics du cancer du sein que la taille de la tumeur » 4.
Mais ils vont même plus loin, en précisant « que le pronostic des femmes avec un cancer du sein et des tumeurs possédant des caractéristiques moléculaires favorables était similaire peu importe si la tumeurs étaient supérieure ou inférieure à 2 cm » 5.
Autrement dit, la mammographie de dépistage met l’accent sur la détection de petites tumeurs, inférieures à 2 cm, de bien mauvais indicateurs qui n’évolueront pas tous en cancer, avec des rémissions naturelles fréquentes.
Plus précisément, la détection de ces petites tumeurs pourrait être efficace si elle était accompagnée d’une réduction des plus grosses tumeurs, beaucoup plus susceptibles d’évoluer vers des cancers.
Et ce n’est pas vraiment ce qu’on observe. Toujours selon nos chercheurs de l’Institut Dartmouth pour les politiques de santé et la pratique clinique, « on observe une baisse modeste de l’incidence des larges tumeurs (≥ 2cm), suggérant que le dépistage a eu l’effet désiré en avançant la durée du diagnostic de quelques tumeurs destinées a devenir plus grosses ».
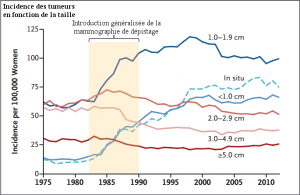
Renchérissant « qu’au même moment, une plus forte augmentation de l’incidence des petites tumeurs (< 2cm) a été observé, suggérant que le dépistage a eu l’effet indésirable de détecter des tumeurs qui ne seraient pas devenues cliniquement apparente. »
L’importance de ce déséquilibre entre la détection des petites et des grosses tumeurs n’est clairement pas bon signe. Selon les auteurs, « les femmes sont considérablement plus sujettes d’avoir des tumeurs surdiagnostiquées que des tumeurs détectées de manière précoce destinées à devenir plus grosses. »
La conclusion des auteurs n’est pas tendre avec la mammographie de dépistage :
« Nous concluons, comme d’autres 6 7 8 9 10, que l’amélioration des traitements doit expliquer la majorité de la baisse de mortalité » que l’on retrouve grâce à au dépistage. Précisant bien que ces résultats font clairement apparaître que le surdiagnostic est plus important que ce qui est généralement accepté ».
Le surdiagnostic, qu’en pense l’Agence ?
Pas grand-chose. Enfin si. Un petit encart « Interrogations sur le sur-diagnostic et le cancer radio-induit » existe sur le site de l’Agence, avec quelques infos qui émanent notamment de l’INCa..
 Tout d’abord, l’ASS nous précise que le « surdiagnostic est inhérent à tout les dépistages ». C’est vrai mais il ne doit pas non plus être abusé et pondéré par les bénéfices du dit dépistage.
Tout d’abord, l’ASS nous précise que le « surdiagnostic est inhérent à tout les dépistages ». C’est vrai mais il ne doit pas non plus être abusé et pondéré par les bénéfices du dit dépistage.
Surtout dans le cas d’un dépistage du cancer du sein. Un surdiagnostic pourrait entraîner une ablation d’un sein, des rayons par radiothérapie ou pire une chimiothérapie, alors que vous n’aviez rien ou que ce petit rien n’allait rien donner.
Alors aucun chiffre n’est clairement affiché, mais deux études sont citées (voir l’illustration à droite). Toutes les deux publiées en 2012. Ca remonte déjà. La première indique que le dépistage sauverait deux fois plus de vie qu’il n’occasionnerait de surdiagnostic. Première surprise.
La seconde étude indique que le dépistage est responsable de trois fois plus de surdiagnostic que de décès évités. Deuxième surprise, des études plutôt contradictoires, surtout anciennes.
Les connaissances scientifiques de notre Agence sont-elles à jour ?
Depuis 2012, ce sont près d’une quinzaine de nouvelles publications, revues de la littérature ou méta-analyses qui ont vu le jour, dont certaines extrêmement sérieuses.
Par exemple, la fameuse étude de la Cochrane Library montre jusqu’à 31 % de surdiagnostics et de surtraitements. Autrement dit, sur 2000 femmes dépistées pendant 10 ans, une seule aura la vie sauvée par le dépistage, dix seront traitées pour une maladie qui n’existent pas, et 200 autres expérimenteront d’important stress psychologiques à cause de faux-positif.
Aujourd’hui, il y a un consensus international sur la sous-estimation du surdiagnostic et du surtraitement en lien avec la mammographie par dépistage, et la légèreté de l’interprétation des clichés, basée à tord uniquement sur la taille des tumeurs.
- Pourquoi ces informations n’apparaissent-elles pas clairement sur les sites d’informations de nos autorités de santé ?
Plusieurs interviews sont disponibles sur le site de l’ASS-NC, dont celle du docteur Charlier, gynécologue. Durant la minute trente de prise de parole, le rôle du docteur se résume à « informer la patiente de ce que va être et en quoi va consister la mammographie de dépistage, pourquoi il faut la faire, qu’est-ce qu’il va se passer, surtout si on trouve quoi que ce soit ».
Il n’est pas dit explicitement qu’il sera expliqué les risques liés à cet acte médical, ce qui est pourtant une obligation légale 11, surtout dans le contexte très controversé de la mammographie de dépistage. Espérons qu’il en est autrement en consultation.
C’est le même constat pour le rapport d’activité de l’agence édité en 2014, qui se base sur le registre des cancers de… 2012. Ce rapport ne mentionne à aucun moment, sur les six pages dédiées au cancer du sein, les risques inhérents à la réalisation d’une mammographie, ni les risques des faux-positifs, du surdiagnostic et du surtraitement, ni les bénéfices minimes de la méthode. C’est regrettable
Faut-il arrêter le dépistage organisé par mammographie ?
En tant qu’agence sanitaire, l’ASS doit prendre position pour améliorer la santé des calédoniens, et des calédoniennes pour le cas du cancer du sein, première cause de décès tous cancers confondus.
La mammographie de dépistage semble être pour notre agence un bon outil, malgré les doutes sérieux, pour réduire la mortalité du cancer du sein. L’Agence ne peut pas en l’état actuel des choses, supprimer ce dépistage. Elle doit faire quelque chose.
Alors quitte à garder ce dépistage, il doit être considérablement amélioré, « profondément modifié » si je cite les conclusions de la grande concertation scientifique et citoyenne publiée en septembre.
Avant que de tels changements n’apparaissent et ne soient appliqués, les femmes de la tranche d’âge visée doivent être CLAIREMENT, HONNÊTEMENT et LOYALEMENT informées des bénéfices et des risques de ce dépistage.
Aujourd’hui, les informations disponibles sur le site de l’agence ne sont pas suffisantes, et n’exposent pas clairement les chiffres et la polémique sur la mammographie de dépistage.
Par exemple, il est regrettable que la partie sur le cancer radio-induit ne mentionne pas les chiffres et les risques réels pour les femmes. Selon l’INCa, 1 à 20 cancers du sein pourraient apparaître à cause d’une mammographie pour 100.000 femmes.
En attendant, vous devez activement participer à partager ces informations capitales pour de nombreuses femmes de Nouvelle-Calédonie ou d’ailleurs.
Nous allons activement participer aux réunions d’information sur le dépistage du cancer du sein pour faire valoir les dernières connaissances scientifiques et citoyennes sur ce sujet, et faire le valoir le droit à l’information.
Aller plus loin
Si vous souhaitez en savoir sur les risques et les bénéfices réels du dépistage du cancer du sein, lisez l’enquête inédite sur ce sujet “Cancer du sein : Les ravages du dépistage“. Une enquête factuelle, scientifique et humaine au coeur de la machine de santé en France et dans le monde.
Un must pour comprendre les enjeux des mammographies et prendre une décision éclairée, la vôtre.
Notes
- Un mail écrit par l’association Ensemble Pour La Planète circule sur ce sujet, avec une dénonciation très forte du manque d’information. Les informations écrites dans le mail sont justes, et proviennent principalement d’une brochure émise par l’association “Cancer Rose”.
- Toujours selon cette brochure, en 2010, 19,4 % et 29 % des femmes sont mortes d’un autre type de cancer que celui du sein, et d’une maladie cardio-vasculaire, respectivement 4.4 et 6.6 fois plus que le cancer du sein… juste pour info.
- Je rejoins la position officielle de l’association UFC Que choisir sur le dépistage organisé du cancer du sein.
Références
1. Selon le Registre des Cancers de Nouvelle-Calédonie 2012 et 2013.
2. Selon l’Insee.
3. Welch, H. G., Prorok, P. C., O’Malley, A. J., & Kramer, B. S. (2016). Breast-Cancer Tumor Size, Overdiagnosis, and Mammography Screening Effectiveness. New England Journal of Medicine, 375(15), 1438-1447.
4. Hudis, C. A. (2015). Biology before anatomy in early breast cancer—Precisely the point. New England Journal of Medicine, 373(21), 2079-2080.
5. Sparano, J. A., Gray, R. J., Makower, D. F., Pritchard, K. I., Albain, K. S., Hayes, D. F., … & Zujewski, J. (2015). Prospective validation of a 21-gene expression assay in breast cancer. New England Journal of Medicine, 373(21), 2005-2014.
6. Blanks, R. G., Moss, S. M., McGahan, C. E., Quinn, M. J., & Babb, P. J. (2000). Effect of NHS breast screening programme on mortality from breast cancer in England and Wales, 1990-8: comparison of observed with predicted mortality. Bmj, 321(7262), 665-669.
7. Paci, E., Duffy, S. W., Giorgi, D., Zappa, M., Crocetti, E., Vezzosi, V., … & del Turco, M. R. (2002). Quantification of the effect of mammographic screening on fatal breast cancers: The Florence Programme 1990–96. British journal of cancer, 87(1), 65-69.
8. Kalager, M., Zelen, M., Langmark, F., & Adami, H. O. (2010). Effect of screening mammography on breast-cancer mortality in Norway. New England Journal of Medicine, 363(13), 1203-1210.
9. Park, J. H., Anderson, W. F., & Gail, M. H. (2015). Improvements in US breast cancer survival and proportion explained by tumor size and estrogen-receptor status. Journal of Clinical Oncology, JCO-2014.
10. Bleyer, A., Baines, C., & Miller, A. B. (2016). Impact of screening mammography on breast cancer mortality. International Journal of Cancer,138(8), 2003-2012.
11. L’article 35 du code de la santé publique le dit très clairement : « Le médecin doit à la personne qu’il examine, qu’il soigne ou qu’il conseille, une information loyale, claire et appropriée sur son état, les investigations et les soins qu’il lui propose ». L’article L.111-2 du code de la santé publique rentre plus en détail et nous indique que « toute personne a le droit d’être informé sur son état de santé », et notamment sur les « traitements ou actions de préventions qui lui sont proposés, leur utilité, leur urgence éventuelle, leur conséquences, les risques fréquents ou graves normalement prévisibles qu’ils comportent ainsi que sur les autres solutions possibles […] »


1 commentaire
Super analyse! il manque «des scientifiques … se sont penchés … sur la question» quelque part