Est-ce qu’un profil métabolique parfait, à l’exception d’une explosion de LDL et d’ApoB, est dangereux pour la santé cardiovasculaire ? On analyse les résultats inédits d’une étude explosive sur ce sujet, avec des auteurs piégés par leur propre découverte.

Sommaire
Derrière ce titre pompeux et provocateur se cache un sujet très sérieux. Très précis. Mais j’ai eu tous les problèmes du monde à faire court, et suffisamment généraliste pour le grand public.
Car on s’intéresse bien à la diète cétogène (très pauvre en glucides), mais chez des personnes bien particulières. Les « LMHR ».
Les fameux lean mass hyper-responder qu’on définit habituellement par un trio lipidique étonnant :
- Haut niveau de HDL
- Bas niveau de triglycérides (TG)
- Haut à très haut niveau de LDL
Ces personnes ont un profil plutôt déstabilisant. Ils ont un indice de masse corporel (IMC) parfait, peu de masse grasse, et des ratios lipidiques de rêve. Ils n’ont aucune maladie métabolique particulière.
Sauf que ce type d’alimentation (proche du régime carnivore riche en beurre) entraîne chez eux une explosion du « mauvais » cholestérol.
Une question évidente se pose : est-ce problématique ?
Justement, une équipe de scientifiques et journalistes subversifs ont publié une bombe sur ce sujet. Une étude sur 100 LMHR avec des niveaux de LDL stratosphérique (237 mg/dL en moyenne… et jusqu’à 300 mg/dL).
La norme actuelle est aux alentours de 116 mg/dL en l’absence de facteur de risque, c’est dire le dépassement !
Nick Norwitz fait parti de ces chercheurs et lui-même LMHR. Cet étudiant en médecine à Harvard aime les polémiques. J’avais parlé de son expérience personnelle démontrant l’effet hypolypémiant marqué des oréos par rapport à une statine.

Il s’est aussi « amusé » à manger 24 œufs par jour pendant un mois (700 au total !) pour montrer une baisse de 18 % de son « mauvais » cholestérol (LDL). Nick Norwitz veut créer du débat, et sa dernière étude aura eu l’effet escompté !
Et il ne croit pas vraiment que son profil quasi idyllique soit un risque pour sa santé. Du moins, il aimerait qu’on le confirme réellement.
On y arrive.
Cétose bénéfique
La diète cétogène n’autorise que 50 g de glucides par jour. L’idée est d’entrer en cétose pour que l’organisme consomme les corps cétoniques. Cette diète particulière a été utilisée dans ses débuts pour l’épilepsie, mais ses nouvelles applications sont plus nombreuses à présent :
- pour perdre du poids
- normaliser la glycémie
- lutter contre les cancers
Et ça marche ! Le régime cétogène permet bien dans la majorité des cas de perdre des kilos en excès, et d’améliorer des paramètres métaboliques importants. Le HDL, ou « bon » cholestérol, augmente et les TG baissent.
Les effets sur le LDL sont ambigus. Ce marqueur fait les montagnes russes, même si plusieurs études cliniques tendent à montrer le léger coup d’accélérateur sur le LDL quand on se prive de glucides (1, 2).
On peut imaginer que cette stratégie alimentaire extrême soit temporaire. N’envisagent-t-ils pas un retour à la normale une fois l’objectif de perdre du poids ou de réduction les marqueurs du diabète ont été atteints ?
Peut-être. Mais certaines personnes osent la cétose pendant longtemps. Et les effets à long terme sont mal connus. Ils sont difficiles à estimer pour des personnes lambda, alors imaginez-vous pour nos fameux LMHR qui affichent un taux de LDL d’environ 240 mg/dL (parfois plus) ?
Ces taux sont comparables avec les personnes atteintes d’hypercholestérolémie familiale. Une condition qui augmente assez dramatiquement le risque d’événements cardiovasculaires.
Oui, j’en viens à mon étude des 100 cobayes LMHR.
Dans l’intimité des artères
Nick Norwitz a passé de longs mois avec ses comparses (Adrian Soto-Mota, David Feldman et Matthew Budoff) pour trouver le Graal du Graal des LMHR.
Ils ont sélectionné les adeptes stricts d’une diète cétogène pendant au moins 2 ans avec des taux idéaux de triglycérides, de HDL, des marqueurs inflammatoires, de tension artérielle et j’en passe. Aucun diabétique, hypertendu, ou insuffisant rénal.
C’est la crème de la crème. Le haut du panier.
Du tallow de boeuf nourri à l’herbe et massé à la bière !
On peut difficilement recruter un panel de personnes avec un profil métabolique aussi parfait… sauf pour le LDL et la célèbre Apolipoprotéine B. ApoB pour les intimes. Ces deux marqueurs stratégiques et problématiques explosent. J’en parle plus en détail dans ma récente enquête sur ce sujet.
Mais est-ce vraiment un problème ?
Ces champions de la cétose ont été suivis pendant un an pour vérifier l’impact d’un tel régime et son effet sur les maladies cardiovasculaires (MCV). Sauf qu’il sera délicat d’attendre et de compter les infarctus avec si peu de participants pendant une petite année.
Il faut donc des marqueurs intermédiaires du risque ultime d’avoir un MCV. C’est toujours moins précis et discutable, mais c’est ce qu’on trouve de mieux à court et moyen terme. Nick Norwitz et son équipe ont choisi deux marqueurs de qualité :
- le PAV pour estimer le volume total des plaques d’athérosclérose
- le NCPV qui mesure volume des plaques d’athérosclérose non calcifiée.
Les volumes sont estimés dans les 3 principales artères coronaires par angiographie coronarienne par tomodensitométrie (CCTA).
Le premier paramètre ne fait pas la différence dans les différents types de plaques alors que le second permet de s’intéresser aux plaques naissantes, molles et instables qui pourraient causer de gros problème
Les chiffres vont de 0 % pour des artères immaculées à 100 % pour l’obstruction totale.
Circulez, il n’y a rien à voir !
La prophétie se réalise comme celle espérée par les Fremens avec Muad’Dib capable de dompter les plus imposants de tous les vers de sable !
Le volume ou la progression des plaques d’athéromes chez ce profil d’individu avec une santé métabolique optimale ne sont pas corrélés avec les niveaux de LDL et d’ApoB !
Mais il y a mieux. « La plupart des participants présentaient un volume de plaque non calcifiée (NCPV) stable » dont les valeurs et variations « étaient comparables à celles observées dans d’autres cohortes », nous préviennent-ils.

En voilà une belle affaire.
Il n’aura pas fallu attendre longtemps pour voir les tweets, vidéo, articles de la presse mainstream partager les données extrêmement rassurantes et explosives de cette étude.
L’indéboulonnable LDL et son suzerain l’Apo B n’ont pas eu le moindre effet sur les plaques d’athéromes. Les progressions des plaques à risques non calcifiées de ces LMHR ne sont pas bien différentes de ce qu’on trouve chez d’autres, qui se goinfrent de glucides.
SciTechDaily, FoxNews, EurekAlert!… Et d’autres !
Les réactions sont unanimes, à l’exemple de Jan Ellison Baszucki qui réalise un documentaire promotionnel de cette étude, qui veut rassurer tous les adeptes du régime cétogène. Un LDL ou de l’ApoB trop élevée n’est pas un danger pour la formation des plaques et « la progression des maladies cardiaques ».

L’idée va jusqu’à remettre en cause les statines, sans nuance ni discernement (alors que le débat est riche sur leurs effets bénéfiques)
Mais il y a un drame dans cette histoire. Elle est complètement fausse.
Ou incroyablement trompeuse.
Et c’est dangereux.
Les Maradona de la science
Vous imaginez que des résultats aussi sensationnels n’ont pas manqué d’intéresser beaucoup de monde. Moi y compris. Je suis avec un enthousiasme certains Nick Norwitz pour guetter sa prochaine saillie médiatique.
On n’est pas au bout de nos peines. Car plus on regarde cette étude, moins ça va.
J’ai voulu vérifier comme tout le monde les résultats sur les plaques non calcifiées, car c’était quand même le critère principal de jugement. Un paramètre déclaré comme tel dans le sérieux registre américain des essais cliniques où les auteurs s’engagent à présenter l’évolution de ce score en pourcentage.
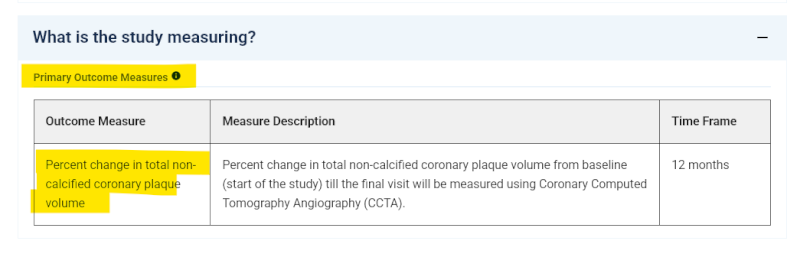
Ces registres sont importants, car ils permettent de comparer ce qui a été prévu de ce qui a été réellement fait. On peut facilement trouver les équipes sérieuses qui suivent à la lettre le protocole, et les autres, beaucoup plus mesquines, qui s’en écartent grossièrement.
Car ce chiffre est introuvable dans l’étude. Jamais les auteurs ne présentent le résultat du critère principal d’évaluation de nos participants. Ils produisent une figure qui montre bien la tendance, mais qui ne permet pas de comprendre la nature de ces résultats ni les implications.
Le résumé de l’étude ne mentionnera jamais le résultat du critère principale de l’étude.
C’est grave, car la majorité des participants voient en réalité ce score – synonyme de plaques instables et dangereuses – augmenter. Seulement un participant peut se vanter d’une régression de 5 mm³ (c’est super positif) quand trois compères affichent un équilibre parfait (= stable).
Pour tous les autres, soit 96 participants sur 100, le volume des plaques non calcifiées augmente. La tromperie est immense. On réalise que « la plupart des participants » qui présentent un volume de plaque non calcifiée (NCPV) stable font en réalité référence à 3 ou 4 personnes.
Allez, peut-être une quinzaine de personnes si on ajoute les augmentation faible du NCP, entre 1 et 5 mm³.
Ce n’est qu’après la pression croissante des scientifiques sur X que l’investigateur principal, Adrien Soto-Mota, lâche dans un banal tweet l’augmentation réelle : 18,8 mm³.
C’est la médiane. Cela signifie que la moitié des participants ont une augmentation supérieure à ce chiffre, et vice-versa.
Mais…
- 75 personnes ont une augmentation d’au moins 10 mm³
- 22 personnes d’au moins 50 mm³
- 5 personnes d’au moins 100 mm³
Ces résultats n’auront bénéficié d’aucun mot, d’aucune ligne dans la discussion. Le papier supposé évaluer en priorité le score de plaque non calcifié est ignoré, à l’insu de leur plein gré.
Je n’ai personnellement jamais vu ça.
Pourquoi ? Car ce score, mais aussi le critère secondaire (PAV, j’y arrive) montre comment en seulement une année de suivi, les artères sont devenues un ramassis d’ordures cellulaires.
L’enfer est PAVé de bonnes intentions
Ce chiffre (18,8 mm³) s’accompagne du volume total des plaques d’athérome, ou le célèbre PAV, estimé à 0,8 %.
Ce 0,8 % n’aura lui aussi pas été abondamment discuté dans l’article. Ah si. Cette « progression est similaire à ce qu’on observe dans d’autres cohortes d’individus avec des taux plus bas de LDL ».
Mais alors ces chiffres, ils signifient quoi ?
Pour le savoir, il faut comparer, comme le précisent Nick et son équipe, avec d’autres groupes d’individus ! On a pas le choix, et ce n’est pas forcément le meilleur, mais il aurait fallu inclure un groupe contrôle pour éviter ces scabreuses comparaisons.
Cette comparaison est inexistante pour le volume des plaques non calficiées. Et pourtant. En 2016, un certain Matthew Budoff signait un papier très intéressant sur les variations du NCPV chez des participants diabétiques et non diabétiques.
La progression était de 16,2 mm³ et 9,3 mm³ par an chez les diabétiques et les non-diabétiques.
D’autres cohortes, comme PARADIGM, montre cette fois-ci des évolutions de 17,8 ou 10,3 mm³ chez personnes atteintes ou non de syndrome métabolique pour les plaques non calcifiées. La progression en pourcentage (PAV) pour les plaques totales et non calcifiées est estimée dans cette étude à 0,45 % et 0,99 % chez les personnes à faible et haut risque cardiovasculaires. Des chiffres de 0,28 et 0,38 %. Les LMHR ont des scores de 0,8 et 0,5 % pour ces deux plaques. On est à l’équivalent voir au-dessus des personnes à haut risque d’événements cardiovasculaires.
Les auteurs font des corrections avec l’utilisation des statines, connues pour ralentir la progression des plaques et entraîner leur calcification (ça pourrait être une hypothèse pour les effets favorables).
Mais certaines études différencient les utilisateurs de statines des autres. Cela permet de nous détacher de l’effet des statines sur la progression et la calcification des plaques.
En 2020, plus de 90 participants suivis pendant 6 ans, avec un état de santé autrement différent de notre cohorte LMHR, mais sans statine.
- hypertension (66%)
- LDL modéré
- antécédents familiaux de MCV (45%)
- fumeur (11%)
- de l’obésité (16%)
- du diabète (13%)
La progression annuelle des plaques non calcifiées a été de 6,4 mm³ chez ces participants-là. Soit 3 fois moins que notre groupe qui tourne au corps cétonique.
En 2013, 40 participants sans statine ont également eu des analyses fines des volumes des plaques totales et non calcifiées. Ces participants ont eu une progression annuelle des plaques non calcifiées de 9 mm³ et un PAV de 1,1 %malgré
- un âge plus avancé (64 ans en moyenne contre 55 ans pour le LMHR)
- des douleurs thoraciques (4%)
- de l’hypertension (32%)
- du diabète (7%)
- et des antécédents familiaux de MCV (55%)
C’est deux fois moins pour le NCPV et légèrement plus pour le PAV.
En 2024, une étude rétrospective non publiée (uniquement dans un congrès scientifique) – à prendre avec des pincettes donc – montrait une progression du NCPV de 4,9 mm³ et un PAV de 0,4 % chez 200 participants âgés de 55 ans en moyenne (comme nos LMHR) sans prise de statine.
Ces personnes n’étaient pas des modèles en matière de paramètres métaboliques et de santé.
- 15 % sont des fumeurs
- 28 % en hyperlipidémie
- 24 % avec de l’hypertension
Une méta-analyse chez plus de 180 participants des groupes contrôles des essais cliniques sur les statines (donc plutôt bien suivi) montre une progression annuelle de 9,6 mm³ du volume des plaques non calcifiés (contre 18,8 mm³chez nos LMHR).
Une progression deux fois moins importante malgré des caractéristiques moins rêveuses :
- 74 % d’hypertension
- 51 % de dyslipidémie
- 27 % de diabète
- 36 % de fumeurs
Et encore, je ne rentre pas nécessairement dans le détail des scores de CAC, pourtant très important. Le CAC ou score de calcium coronairepermet de prédire le risque de maladie cardiovasculaire avec le calcium présent dans la paroi des artères.
Toutes les études citées plus haut se basent sur une majorité de personnes avec un CAC supérieur à 100. C’est beaucoup. Sauf que notre cohorte LMHR avait une majorité (57%) de personnes avec un CAC de zéro – donc parfait.
Si on regarde les 17 personnes avec CAC supérieur à 100, le PAV grimpe à 2,4 %. C’est stratosphérique.
Alors je sais, ça fait beaucoup d’informations. Voici les principaux chiffres pour les plaques non calcifiées (NCP)

Et maintenant ceux pour la progression du PAV :

Sauver les meubles
Pensez-vous que les auteurs de cette étude ont produit une telle analyse comparative pour tenter de mieux comprendre ces progressions ? Non. Ils ont dit, sans sourciller, que cette « progression est similaire à ce qu’on observe dans d’autres cohortes d’individus avec des taux plus bas de LDL ».
C’est pourtant l’une des premières évidences scientifiques avec des méthodes validées, et des critères intermédiaires fiables, qui montrent l’impact d’une diète cétogène extrême chez un profil particulier.
Un profil qui voit exploser ses marqueurs LDL et ApoB, mais aussi le volume des plaques totales, et surtout non calcifiées. C’est inquiétant.
Alors oui, Nick Norwitz et Adrian Soto-Mota ont tenté de sauver les meubles. Des corrélations ne montrent aucun lien entre les niveaux de LDL et d’ApoB sur la progression des plaques. C’est très bien.
C’est vraiment surprenant pour l’ApoB qui est un marqueur très sérieux du risque cardiovasculaire, mais pourquoi pas. Sauf que cela ne change rien aux données : les plaques instables, non calcifiées, progressent à un rythme démesuré chez ces individus.
D’autres se justifient par l’injustifiable. On m’a dit, « oui, mais aucun participant n’a eu d’AVC ou d’infarctus ! Et toc dans les dents ».
Mais c’est impossible de faire une évaluation sur ce critère avec 100 personnes sur seulement 1 an. Il faudrait au moins 800 participants suivis pendant 5 voire 10 ans. C’est la raison pour laquelle nos calculateurs du risque cardiovasculaires se basent sur 5 et 10 ans.
Pourrait-on prendre au sérieux une étude de Big Soda qui ne montre aucun cas de diabète chez des participants qui ont bu 10 sodas par jour pendant 1 an ? Bien sûr que non.
Surtout que nos 100 participants sont l’élite de l’élite. Le processus de sélection drastique des participants ne donne aucune information sur le nombre total de personnes enrôlées, puis écartées.
C’est pourtant essentiel. Ça nous permet d’avoir une estimation de la rareté de ce profil et de l’impact de l’exclusion mise en place par les auteurs.
Car si on obtient de tels résultats chez la crème de la crème, qu’en est-il des nombreux autres hyper-répondeurs avec une santé sous-optimale ?
La théorie de l’hypervitaminose A
Mais pourquoi nos LMHR auraient-ils une progression si importante des plaques d’athéromes si leur état de santé est parfait, et que l’étude démontre l’absence de corrélation avec le LDL et l’apoB ?
On n’y perd son latin !
Mike Roberto – lui-même sous une diète pauvre en vitamine A – envisage une piste : l’excès de vitamine A (le rétinol). Les adeptes d’un régime très pauvres en glucides (j’en parlais pour les aficionados de la diète carnivore récemment) sont amenés à manger des abats, et du foie.
C’est même largement recommandé par les influenceurs de ces régimes. Il faut intégrer des abats, riches en nutriments, pour être sûr d’avoir tous les nutriments nécessaires.

Sauf que le foie est une bombe de rétinol. Et cette vitamine entraîne de graves problèmes de santé si on en consomme trop (stéatose hépatique, fibrose, ostéoporose, oedèmes cérébraux, dermatite…) Il faut donc faire attention aux apports totaux. Ce n’est que récemment (milieu des années 90) qu’on a identifié la vitamine A des abats comme responsables.
Des chercheurs auraient d’ailleurs identifié le cas possible d’une hypervitaminose au rétinol… datant 1,6 million d’année ! Un ancêtre touché par des épaississements osseux et calcifications à force – suppose-t-on – de manger trop d’abats riches en vitamine A.
Mais une étude sur des souris explore l’hypothèse cardiovasculaire de la vitamine A. Des apports excessifs pendant une année ont entraîné une calcification majeure des valves aortiques cardiaques.
Tiendrait-on notre explication ? Peut-être. Ça reste du spéculatif, car il faudrait avoir des dosages de vitamine A chez nos participants. Et des essais cliniques chez l’homme, aussi.
LMHR : le concept autocréé
Nous avons un peu tous accepté le terme de « LMHR » un peu rapidement, alors qu’il a été cré sur-mesure. C’est en fait la même équipe, Nick Norwitz, David Fledman et Adrian Soto-Mota, qui a été à la manœuvre pour faire émerger ce terme.

Un terme crée spécifiquement pour définir des individus qu’ils pensent différents. Eh oui, ils sont différents. Ils ont un profil métabolique hors du commun qui soulève des questions.
Ce groupe de scientifique, dont Nick Norwitz se définit lui-même comme LMHR, était pourtant vachement prudent en 2022. Ils précisaient que ce profil atypique n’était pas une garantie de protection « cardiovasculaire » et devait nécessiter des études de suivi sérieuses.
C’est bien ce qu’ils ont essayé de faire, avec les résultats et l’intégrité que l’on connaît.
Keto or not keto ?
Cette analyse n’a pas vocation à trancher sur le débat de la diète cétogène ou carnivore de manière générale. Sûrement pas. On parle d’un cas très particulier où ce régime entraîne une amélioration majeure de tous biomarqueurs métaboliques sauf le LDL et l’ApoB.
Et ces deux marqueurs ont des associations causales démontrées avec le risque cardiovasculaire. C’est encore plus vrai et puissant avec l’ApoB.
Le profil extrêmement sain de ces personnes n’a pas de les protéger d’une progression significative et inquiétante des plaques non calcifiées dans les principales artères. La cause ? On ne sait pas.
C’est tout le problème de ce genre d’étude ultra-sélectionné et sans groupe contrôle. On ne pourra pas dire avec précision ce qui en est la cause. Est-ce que ces personnes se mettent en très grands dangers pour les 5 ou 10 prochaines années ? Seuls des suivis à long terme permettront de le savoir.
Encore faudrait-il avoir la garantie que nos chercheurs produisent des travaux éthiques et méthodologiquement sérieux, en veillant à respecter les engagements qu’ils ont pris.
Car ils viennent de montrer avec cette étude qu’ils sont capables de modifier les analyses majeures et primaires d’une étude qui vient fragiliser une hypothèse latente, possiblement dangereuse.
On ne joue pas comme cela avec la science et la recherche clinique. On attend mieux. Car désormais des personnes utilisent cette étude pour rassurer d’autres adèptes qui s’inquiètent.
Ils ont prévenu que d’autres études étaient en cours de publication. Nous verrons à ce moment-là ce qu’elles valent.

3 commentaires
Très intéressant, merci, à relire une troisième fois avec le papier de Norwitz côte à côte.
Dans tous les cas vous dites vous même que les Lean Mass Hyper Responders sont vraiment un groupe très petit et très à part.
Rapport anecdotique: ici depuis 6 ans en régime céto principalement végétalien, HDL haut, LDL et triglycerides bas.
Bonjour Sascha,
Merci du retour.
Oui, les LMHR sont manifestement un un profil très particulier et très minoritaire du monde low carb/keto. Le problème étant justement la tentative de généraliser les résultats (qui ne sont de toute façon pas bon) à tous les adeptes du régime. Du moins à tout ceux qui observent une élévation LDL/ApoB.
Comment on fait un régime keto végétalien ? Je n’avais jamais entendu parler de cette alternative ! Au final tu écartes tous les végétaux trop riches en glucides ?
Oui, il y a de nombreux végétaux compatibles avec un régime céto surtout si on se permet 40-50g de glucides par jour (au lieu de 20g dans les régimes céto classiques d’il y a cents ans) ! Bien sûr toutes les feuilles de salade vertes/colorées, le choux fleur, le brocoli (d’ailleurs source de sulforaphanes (activateur de NRF2, vrai « détoxificateur » cellulaire, sans bullshit), haricots verts (2,5g Glucides/100g) , asperges, autres choux., même tomates. En fruits: myrtilles, framboises, mûres en quantité raisonnable. Et surtout: seitan, tofu sous toutes ses formes, yaourt au soja. En tant que « soy boy », je mangeais parfois jusqu’à 4 pots de sojade (1,6 kg) par jour, sans gynécomastie ;-) Sur la base de Tofu, il ya de nombreux simili-viandes très bons, et évidemment, des « faux steaks » comme les beyond meat sont très bons et très sains (seul les graisses saturées pourraient faire réfléchir mais finalement, j’arrive à la conclusion que non vu les faibles quantités ingérés). Et bien sûr, toutes les huiles comme olive, noix de coco. Les avocats (parfaits). noix, purée de sésame (tahin). Chocolat 99%, poudre de cacao van houten… Je dis partiellement végétal car sur les 6 ans ; pendant 3 années comme seul(!!) apport animal des oeufs (2-4 par jour), comme source facile de micronutriements et acides gras comme Omega 6 ARA , Choline, d’autres micronutriments hypothétiques encore inconnus). Il existe un groupe sur Facebook (586431938207710) « Vegan Keto », 46000 membres, avec de bonnes recettes. La littérature scientifique est logiquement assez pauvre en « vegan keto », mais le lowcarb végétalien est souvent reconnu comme plus sain.
PS: si on veut arriver à 1,5 g de protéines /kg de poids corporel, des protéines veganes (protéines de pois entre autres) rentrent très bien dans les limites aussi.